Trumparegiai gerai mato iš arti, tačiau tolimi vaizdai jiems neryškūs. Regėjimas koreguojamas akiniais ir kontaktiniais lęšiais. Lazerinė chirurgija padeda suaugusiems „atsikratyti“ akinių, tačiau miopijos neišgydo.
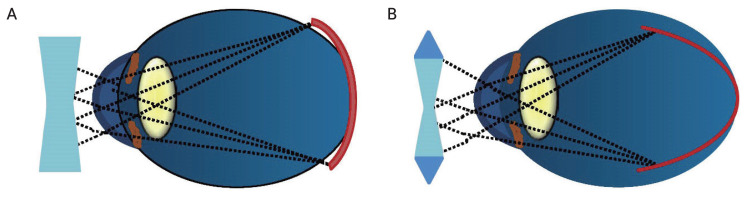
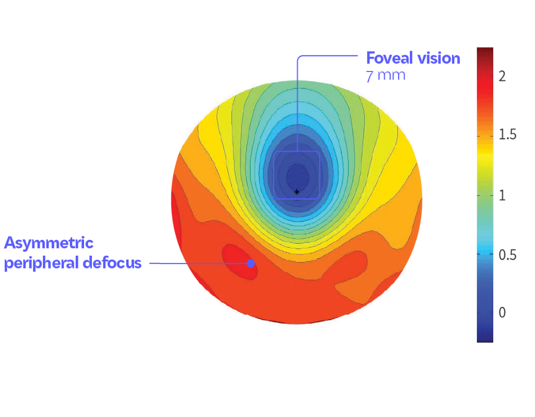
Mokyklinė trumparegystė (TR) išsivysto per greitai augant akims. Ilgėjant akiai, akiniai stiprėja, nes vaizdui sufokusuoti į tinklainę reikia vis stipresnio lęšio. TR progresavimas sustoja 48% 15-mečių, tačiau 23% jaunuolių ji didėja ir virš 18 metų. Beveik visiems progresavimas sustoja sulaukus 24 metų. Kai TR prasideda ikimokykliniame amžiuje, ji būna didesnė. TR, ypač viršijanti 5-6 dioptrijas (D), dažnai yra paveldima.
Jei labai pailgėja akis, galimos komplikacijos: ankstyvas stiklakūnio suskystėjimas ir atšoka, tinklainės plyšys, katarakta, glaukoma. Gali atsirasti pakitimų tinklainės geltonojoje dėmėje (miopinė makulopatija), dėl ko ženkliai pablogėja regėjimas. Šios komplikacijos vystosi vyresniems, virš 50 metų, žmonėms. Kuo didesnė TR, tuo didesnė komplikacijų rizika, ir kiekviena papildoma dioptrija tą riziką didina. Kita vertus, yra nemažai didelių trumparegių, kurie visą gyvenimą su akiniais mato puikiai.
Kai TR nedidelė ir neprogresuojanti, vaiko nereikėtų laikyti ligoniu. Labai tikėtina, kad jis visą gyvenimą su akiniais arba kontaktiniais lęšiais gerai matys ir gyvens pilnavertį gyvenimą.
Ar įmanoma trumparegystės išvengti?
Moksliniai tyrimai rodo, kad vaikams, kurie būna lauke ne trumpiau kaip 2-3 val. per dieną šviesiu paros metu, TR atsiranda rečiau, nepriklausomai nuo skaitymo, darbo prie kompiuterio ir televizoriaus žiūrėjimo.
Nors ne visi pritaria, tačiau tikėtina, kad skaitmeniniai prietaisai skatina TR dažnėjimą. Daugėja įrodymų, kad dėl TR „kalti“ ne skaitmeniniai prietaisai, o žiūrėjimas iš arti be pertraukų nuo ankstyvos vaikystės bei vengimas būti lauke. Jei knygas vaikai skaitytų tiek pat ilgai, kiek išbūna su telefonais ar planšetėmis, kaltintume jas.
2019 m. Pasaulio Sveikatos Organizacija (PSO) paskelbė rekomendacijas vaikams iki 5 metų dėl ekranų (telefonas, planšetė, televizorius) laiko. Nors rekomendacijose nekalbama apie regėjimą, o ekranų laikas siejamas su fizinės veiklos ir bendravimo trūkumu bei miego svarba, tačiau verta žinoti, kad PSO vaikams iki 2 metų nepataria pasyviai būti prie ekranų nė minutės. Dvejų – penkerių metų vaikams patariama pasyvųjį ekranų laiką riboti iki valandos, mokyklinio amžiaus vaikams iki 2 valandų, ir kuo trumpiau, tuo geriau.
Rekomendacijos trumparegystės profilaktikai ir jos progresavimui stabdyti
Įrodyta, kad TR lemia ne tik genai, bet ir aplinka. Paveldimumo nepakeisime, tačiau aplinką galime, todėl rekomenduojame:
- Nešioti tinkamus ne per silpnus akinius. Akinių dioptrijos turi atitikti TR dydį, nes su per silpnais akiniais TR didėja greičiau. Akiniai dažniausiai skiriami nuolatiniam dėvėjimui.
- Būti lauke šviesiu paros metu ne trumpiau kaip 15 valandų per savaitę.
- Svarbu tvarkingas miego režimas. TR greičiau progresuoja tiems, kurie vėlai eina miegoti.
- Riboti ekranų laiką. Tai nereiškia, kad mokyklinio amžiaus vaikui reikia visai uždrausti naudotis kompiuteriu, tiesiog turėtų būti taisyklės.
- Neprisikišti per arti ekranų bei knygų, atstumas turėtų būti 30-40 cm.
- Veiklos iš arti metu būtina daryti bent 20 sek. pertraukas, kurių metu reikia pažvelgti į tolį (pvz., pro langą) ir suskaičiuoti 20 tolimų objektų – medžių, kito namo langų ir pan. Pertraukas daryti ne rečiau kaip kas 20 min. Ne rečiau kaip kas 45 min. pakilti nuo stalo ir pajudėti (tėvai džiaugtųsi vaiko pagalba buityje).
- Gerai apšviesti ne tik darbo vietą, bet ir visą kambarį.
- Tamsiuoju sezonu profilaktinėmis dozėmis vartoti vitaminą D3. Kiti maisto papildai nerekomenduojami.
Pailgėjusios akies sutrumpinti neįmanoma, todėl TR nepagydoma. Prasidėjus TR, sunku prognozuoti, kada ji nustos didėt. Dar nėra būdo, kuris padėtų iškart sustabdyti per greitą akies augimą, tačiau sulėtinti įmanoma.
TR progresavimas lėtinamas šiais būdais:
- Specialūs akiniai TR progresavimui valdyti (pvz., Miyosmart, Stellest).
- Atropino lašai. Lašinama kiekvieną vakarą ne trumpiau nei dvejus metus. Atropino lašų koncentraciją (0,01-1%) parenka gydytojas.
- Gydomieji minkšti kontaktiniai lęšiai MiSight. Tai vienadieniai lęšiai, skirti nešioti vietoje akinių. Gydymas trunka, kol TR nustoja didėti. Efektyvumas panašus į 0,05% atropino lašų. Netinka, kai astigmatizmas didesnis nei 0,75 D.
- Minkšti daugiažidiniai vienadieniai ar mėnesio kontaktiniai lęšiai, kurių centre yra optinė zona, skirta ryškiai matyti iš toli, o periferijoje – apie 2,0 D silpnesnė zona. Veikia silpniau už MiSight. Yra ir astigmatinių.
- Ortokeratologija. Naktį reikia dėvėti rageną plokštinančius kontaktinius lęšius, o dieną regėjimas būna geras ir be akinių. Tinka vaikams nuo 8-10 metų, kai TR nesiekia 4,00-5,00 D ir astigmatizmas 1,75 D.
- Bifokiniai akinių lęšiai gali padėti tik vaikams su ezoforija. Ezoforija yra „slaptas žvairumas”, kai akys krypsta į nosies pusę.
- Pratimai. Pratimais galima išgydyti tik tikrą akomodacijos spazmą, kuris yra retas ir dažniausiai praeina be gydymo, pašalinus priežastį (stresą, nervinę įtampą, nustojus vartoti spazmą sukeliančius medikamentus). Deja, dažnai akomodacijos spazmu klaidingai pavadinama ir gydoma pradinė TR. Tikros TR pratimais neišgydysime.
Beje, TR turi ir privalumų. Trumparegiai iš arti mato geriau už normaregius, ypač vyresniame amžiuje.
Parengė dr. Eglė Danielienė
www.akiugydytojai.lt, atnaujinta 2025-11.
Ką reikėtų žinoti apie atropino lašus, lėtinančius trumparegystės didėjimą
Trumparegė akis yra „per ilga”, todėl sustabdžius per greitą akies augimą būtų galima išvengti trumparegystės (TR) progresavimo.
Atropino lašų poveikis
Moksliniai tyrimai rodo, kad atropino lašai gali sulėtinti TR didėjimą, nors veikimo mechanizmas dar nėra visai aiškus. Gydymo efektyvumas priklauso nuo lašų koncentracijos.
Atropinas yra vyzdžius plečiantis vaistas. Vyzdžiams plėsti naudojame 1% tirpalą, o TR stabdyti skiriami mažos koncentracijos (0,01-0,1%) lašai. Lietuvoje gydymas silpnais 0,01% atropino lašais pradėtas taikyti 2015 metais. Pasaulyje šiam tikslui atropino lašai naudojami jau nuo 1920 m., kai gydytojai bandė stabdyti TR progresavimą stipriais1% atropino lašais, tačiau dėl nepatogumo (vyzdžiai nuolat išplėsti, reikia progresinių akinių) gydymas didelės koncentracijos lašais plačiai taikytas nebuvo.
Pastaruoju metu paskelbta daug publikacijų apie atropino poveikį ir šalutinius reiškinius. Tyrimuose buvo naudojami kelių koncentracijų lašai (1%; 0,5%, 0,1% ir 0,01%). Nustatyta, kad lėčiausiai TR didėjo lašinant stipriausius lašus, tačiau nuo jų buvo stebimas stipriausias atkrytis, t.y. nustojus lašinti TR per sekančius vienerius metus ženkliau padidėdavo. Nuo silpnesnių lašų atkrytis buvo mažesnis.
Deja, lašai padeda ne visiems. Gydymas mažiau efektyvus jaunesniems vaikams, pacientams su didesne TR ir vaikams, kurių abu tėvai trumparegiai.
Nors atropino lašai TR gydymui skiriami ne pagal gamintojo nurodymus (angl. off label), tačiau matydami gydymo efektyvumą, lašus skiria dauguma oftalmologų visame pasaulyje.
Kaip ir kiek laiko reikia lašinti?
Lašinti patartina vakarais prieš miegą ne trumpiau kaip dvejus metus – iki tol, kol TR nebedidėja. Dažniausiai tenka lašinti daug ilgiau – iki 16 -18 metų amžiaus.
Lašinant trumpiau nei dvejus metus dėl atkryčio sunku tikėtis ilgalaikių rezultatų. TR nebedidėjant gydymą palaipsniui nutraukiame. Jei po pusmečio nutraukus gydymą stebimas ženklus atkrytis, gydytojas gali rekomenduoti gydymą atnaujinti.
Lašų stiprumą nustato gydytojas. Dažnai pradedame nuo 0,02% lašų, tačiau vaikams su daugiau rizikos veiksnių (jaunas amžius, abu tėvai trumparegiai, giminėje trumparegystė virš -6,0 D, Azijos rasės vaikai) gali būti iškart skiriami stipresni lašai.
Gydytojas gali skirti lašus ir TR profilaktikai. Gydymą atropinu galima taikyti kartu su gydomaisiais akiniais bei kontaktiniais lęšiais.
Ar gydant trumparegystė gali sumažėti?
Gydant atropinu TR nesumažės, tačiau lėčiau didės. Svarbu žinoti, kad lašai nesustabdo, o tik sulėtina TR didėjimą.
Pavyzdys. Pradedame lašinti, kai vaiko TR yra 1,0 dioptrija (D). Nelašinant TR gali didėti po 1,0 D per metus, ir tada po trejų metų jau būtų 4,0 D. Lašinant dvejus metus ji didėtų po 0,5 D per metus, o nutraukus per metus dėl atkryčio padidėtų 1,25 D. Tada po trejų metų lašinimo ji būtų ne 4,0 D kaip nelašinant, o 3,25 D. Žinoma, tai tik teorinis pavyzdys, o konkretaus vaiko dioptrijų skaičiai bus kiti.
Kur gauti lašus?
Lašai yra receptiniai ir užsakomi vaistus gaminančiose vaistinėse. Prašome atkreipti dėmesį į lašų galiojimo laiką. Vilniuje patariame kreiptis į šias vaistines:
– Universiteto (Universiteto g. 2/Dominikonų g. 18, tel. 2121219).
– Gedimino (Gedimino pr. 27, tel. 2444671).
– Gintarinė (Baublio g. 2, tel. 2720580).
Šalutinis poveikis
Kaip žinia, atropinas yra vyzdžius plečiantis vaistas. Kai naudojami mažesnės koncentracijos lašai – 0,01% ar 0,02%, vyzdžiai pastebimai neišsiplečia. Silpnus lašus vaikai toleruoja labai gerai. Retai pasitaiko alerginis konjunktyvitas.
Lašinant stipresnius lašus, nuo 0,05%, gali pasilpti akomodacija, todėl rytais būna sunkiau skaityti. Šie reiškiniai dažnesni, kai akys šviesios (melsvos). Kai TR iki -3,5 D, vaikai per pirmąsias pamokas žiūrėdami iš arti gali tiesiog nusiimti akinius. Gydytojas gali paskirti specialius akinių lęšius su artumo korekcija.
Dėl platesnių vyzdžių gali atsirasti šviesos baimė, nuo kurios apsaugo tamsinti akiniai. Lauke padeda kepurė su snapeliu.
Sisteminiai šalutiniai poveikiai gali pasitaikyti lašinant stipresnius (0,5-1%) lašus.
Ilgalaikių šalutinių reiškinių nenustatyta.
Ar lašinant reikia kitokių akinių?
Akiniai parenkami, kad vaikas gerai matytų, ir keičiami įprasta tvarka. Tyrimai rodo, kad nešiojant per silpnus akinius TR progresuoja greičiau.
Būtina apsauga nuo UV spindulių. Šviesai jautriems vaikams lauke reikia receptinių saulės akinių arba akinių su saulės klipsais.
Vaikams, kuriems nuo lašų sunku skaityti, skiriame specialius, pvz., Sync, akinius su skaitymui skirta silpnesne apatine dalimi.
Ar dažnai reikia lankytis pas gydytoją?
Rekomenduojama tikrintis reguliariai kas pusmetį.
Ir nepamirškime, kad vaikams reikia būti lauke, neprisikišti per arti skaitmeninių ekranų ir knygų, daryti pertraukas bei gerai apšviesti patalpas ir darbo vietą.
Paruošė med. dr. Eglė Danielienė
Atnaujinta 2025-11